I sfären av science fiction, elektroniska kroppsdelar är gamla hatt. Men för kött och blod människor, är framsteg inom denna arena snabbt förändra utsikterna för avancerad hjärtsvikt behandling. Även om innovationer inom läkemedelsbehandling har förvandlat loppet av tidig och måttlig hjärtsvikt, har den avancerade formen av sjukdomen förblev en envis medicinskt problem. Men samma 21-talets elektroniska teknik som ger oss allt mer kompakta mobiltelefoner och tinier musikspelare håller utnyttjas för att producera en rad mindre, lättare och mer avancerade enheter för att hjälpa den krisdrabbade hjärta. Allt från storleken av en kortlek på ett par pounds, dessa små maskiner kan replikera många av de elektriska och mekaniska funktioner i naturliga hjärta.
Ventricular hjälpapparaten
Ett konstgjort hjärta? Inte riktigt, men den senaste generationen av ventricular hjälpapparater (VADs) är på väg i den riktningen. En VAD är en batteridriven pump implanterad i bröstet för att stödja pumpverkan hos en eller båda ventriklarna. Skaparna av de tidigaste VADs på 1970-talet såg dessa anordningar som ett potentiellt långsiktigt alternativ till hjärttransplantation. Denna vision är just nu på att förverkligas. Samtidigt VADs har säkrat en viktig plats i andra aspekter av hjärtsjukvård.
Den första användningen för en VAD var som en brygga till återhämtning, för att hjälpa en människas hjärta återhämta sig efter en hjärtattack eller andra hjärt-skada. VADs tog så småningom på en andra roll som brygga till transplantation - en interimistisk åtgärd för att hålla en transplantation kandidat vid liv tills en donor hjärta fanns tillgängliga. Den nuvarande spänning om VADs, däremot fokuserar på deras ökande tillämpning som en utökad behandlingsalternativ för personer med gravt hjärtsvikt, kallad destinationsterapi. Ett landmärke studie, som publicerades i The New England Journal of Medicine 2001, var den första studien som visar att, jämfört med befintliga former av medicinsk behandling, kan vänster kammare VADs erbjuda bättre överlevnadschanser för personer med gravt hjärtsvikt som inte vore t kandidater för transplantation. Baserat på dessa resultat, pågående forskning hoppas att bättre rikta sig till patienter som kan dra nytta av förfarandet. Enheten i sig utvecklas också. Nyare VADs är mindre och arbeta med en mer sofistikerad pumpningen än tidigare modeller (se figur 9).
Trots löftet som erbjuds av VADs, är andelen framgångsrika verkliga blygsam. Infektion och andra allvarliga komplikationer kan leda till implantation. På grund av dessa risker är VADs närvarande vara bara för svårt sjuka individer som redan kritiskt komprometterade hjärtan. Eftersom utsikterna för långsiktig överlevnad med en VAD fortsätter att lysa, kan det vara rimligt att erbjuda denna teknik till ett bredare spektrum av människor.
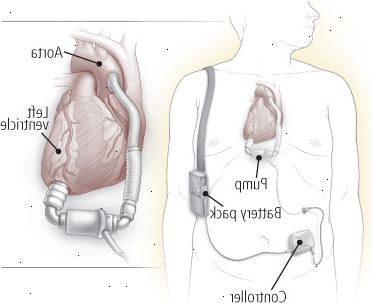
Figur 9: ventricular hjälpapparaten (VAD)
En ventricular hjälpapparaten (VAD) hjälper en försvagad ventrikel pump blod. De flesta stöder vänster kammare och är kända som LVADs, de får blod från vänster kammare och levererar den till aorta, enligt bilden ovan. Just ventricular hjälpapparater (RVADs) emot blod från höger kammare och leverera den till lungartären. VADs bestå av en pump, ett kontrollsystem och en energiförsörjning. Pumpen kan placeras inuti eller utanför kroppen, medan styrsystemet och energiförsörjning är utanför kroppen. |
Helt konstgjort hjärta
En sluten mekanisk pump som kan ta över för hjärtat på obestämd tid har varit en dröm för medicinska uppfinnare till det bättre delen av en generation. Till skillnad från en VAD som stöder effekten av den vänstra eller högra ventrikeln, ersätter ett konstgjort hjärta funktionen av båda ventriklarna och implanteras i stället för det naturliga hjärtat, som avlägsnas under förfarandet.
Den kanske mest kända tidiga försök till en helt konstgjort hjärta var Jarvik-7, infördes 1982. Denna enhet består av en luftdriven pump som drivs från en extern strömkonsol. Den moderna arvtagare till Jarvik-7, det CardioWest tillfälliga Totalt konstgjort hjärta, är FDA-godkänt för användning som en bro till transplantation för människor som lider av biventrikulär hjärtsvikt.
En annan inträde i fältet är det AbioCor implanterbara Replacement Heart. Denna enhet består av en 2-kilos pump inopererad i bröstet och en controller och internt batteri som placeras i buken. Batteriet kan laddas genom huden från en extern strömkälla. Detta gör det möjligt för patienten att röra sig inte kompliceras av ledningar i upp till två timmar åt gången, vilket gör det till den enda helt fristående konstgjort hjärta. Den AbioCor har säkrat begränsat godkännande för användning i människor som inte är berättigade till hjärttransplantation och har mindre än en månad att leva på annat sätt.
Implanterbar-defibrillator
Den naturliga hjärtsvikt har en av två ändelser. En individ kan till slut dö av ett problem som kallas pumphaveri, när hjärtat blir så svag att den inte längre pumpar. Den andra frekventa scenariot är plötslig hjärtdöd på grund av ett oberäkneligt eller vilt snabb hjärtrytm i kammaren, med ineffektiva hjärta sammandragningar. När detta onormal rytm får fäste, är det enda sättet att rätta till det genom att administrera ett ryck av el till hjärtmuskeln att chocka det tillbaka till en normal rytm. Endast fem av 100 personer som har en av dessa episoder överleva länge nog för att komma till sjukhuset.
Hjärt arytmier är vanligare hos personer med hjärtsvikt. Hjärtmuskelskada, särskilt efter en hjärtinfarkt, kan störa de elektriska ledningsbanor genom muskeln. Problemet förvärras av det faktum att de flesta av de läkemedel som rutinmässigt används för att stabilisera oregelbundna rytmer också minskar kraften i hjärtats sammandragningar, en inkompatibel bieffekt för människor vars hjärtan redan är svaga.
På 1980-talet läkarna testade ett revolutionerande koncept - en miniatyr enhet inopererad i bröstet som skulle känna av en onormal rytm och omedelbart leverera en elstöt (se figur 10). Detta var den första implanterbar-defibrillator (ICD). Sedan dess har enheterna blivit mindre, mer komplex, och mer strömsnåla, vilket leder till en bred användning.
Många kliniska studier har utvärderat hur ICD stå upp mot traditionell läkemedelsbehandling i en mängd olika populationer. En anmärkningsvärd studie bedömde utförandet av ICD i människor som hade upplevt en hjärtinfarkt och hade en låg vänster kammare ejektionsfraktion - en markör för hjärtsvikt. Dödligheten bland personer som tilldelats ICD gruppen var 31% lägre än i gruppen som fick läkemedelsbehandling. Detta resultat var så överväldigande positivt att utredarna stoppat studien tidigt. Dessutom har deltagarna i båda grupperna som får optimal läkemedelsbehandling för hjärtsvikt, som visar att ICD producerade förmåner utöver de som härrör från medicinering. På nedåtsidan, människor som har en ICD klagar på att det kan vara smärtsamt när enheten bränder. De beskriver känslan som ett plötsligt ryck liknar sparkas i bröstet.
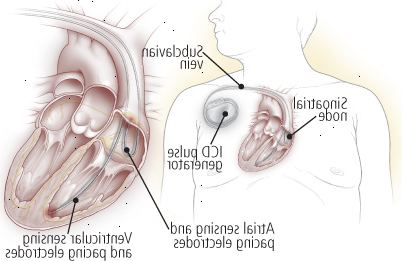
Figur 10: implanterbara defibrillatorer
En implanterbar hjärtdefibrillator (ICD) upptäcker onormala, potentiellt dödliga hjärtrytm och automatiskt korrigerar den felaktiga rytmen. För införingen, vilket görs under lokalbedövning, placerar kirurgen elektroder i patientens hjärta genom en av de stora venerna i bröstet. Efter att ha testat den elektrodplacering används en liten generator placeras under huden i bröstet. Om och när enheten känner av en onormal rytm, åter ICD hjärtats normala takt, antingen genom att leverera en stöt till hjärtmuskeln eller genom att använda upprepade lågenergihus signaler (hjärtstimulering). Enheten registrerar även när onormala rytmer inträffar och när chocker administreras. |
Resynkroniseringbehandling
Personer med avancerad hjärtsvikt drabbas ibland skador på elektriska lednings celler som orsakar en långsam hjärtrytm. Dessa avvikelser visar sig som distinkta mönster på EKG-kurvor och kan korrigeras med en vanlig en-avled pacemaker eller en dual-bly enhet som stimulerar både det högra förmaket och den högra ventrikeln. Mycket tyder dock på att dessa metoder inte är effektiva i folk med systolisk hjärtsvikt, som har ett dåligt pumpa vänster kammare. I den normala två-fas hjärtslag, kontrakt vänster sida en bråkdel av en sekund senare än den högra. Stimulera bara den högra sidan av hjärtat stör den naturliga samordningen av de två pumpsystem, en sjukdom som kallas kammar dyssynkroni. Detta problem kan övervinnas genom att lägga till en tredje elektroden till enheten som stimulerar den vänstra ventrikeln. Den pacing är tidsinställd så att vänster kammare får signalen att dra ihop något senare än den högra. Denna teknik kallas resynkroniseringbehandling (CRT) eller biventrikulär pacing.
En studie randomiserades 813 personer med måttlig till svår hjärtsvikt att få CRT och medicinsk behandling eller enbart medicinsk behandling. De som fick CRT hade en lägre risk för sjukhusvård eller död oavsett orsak jämfört med medicin-enda grupp.
En annan intressant iakttagelse från utvärderingen av dessa enheter är att CRT faktiskt kan vända några av kammarskador hos personer med hjärtsvikt. Förändringar i dimensioner pumpkammare, mindre backflöde av blod genom mitralisklaffen, och en minskning av vänster kammare väggtjocklek alla ge bevis för en starkare hjärtmuskeln. Ungefär 20% till 40% av personer med etapp C hjärtsvikt kan vara kandidater för denna behandling.
Cardiac resynchronization med ICD
Även om resultaten från inledande studier av resynkroniseringbehandling var uppmuntrande, forskare märkte en viktig försummelse. Dödligheten från plötslig hjärtdöd oförändrad eller förbättrad bara något. Eftersom många människor med hjärtsvikt är föremål för både långsamma hjärtslag och vänster kammare arytmier, var konceptet att kombinera de två funktionerna i en enhet kläckts. En studie som utvärderade den kombinerade enheten visade förbättringar i hastighet av plötslig hjärtdöd. När den kombineras med information från andra studier som utvärderade effekten av ICD, fördelarna är anmärkningsvärda.
Implanterbar hemodynamisk monitor
Out-of-control vätska uppbyggd är hjärtsvikt komplikation som oftast skickar människor till sjukhuset. Just nu är det bästa sättet individer kan mäta sina vätskenivåer för att väga sig varje dag. Men blod börjar ansamlas i hjärtat och höjer trycket i kamrarna långt innan en persons kroppsvikt förändras märkbart. Att ha tillgång till denna information skulle möjliggöra en läkare för att vidta åtgärder för att rätta till problemet innan den förvandlas till en kris. Flera enheter för närvarande i utveckling är utformade för att göra just det.
I en sådan anordning, är en implanterbar hemodynamisk monitor placeras under huden på bröstet i ett förfarande som liknar en pacemaker insättning. En tryckkännande bly ansluter skärmen till höger förmak. Mätningar lagras i monitorn tills de hämtas och överförs elektroniskt till en central plats.
I en studie av 274 patienter som använder enheten, totala vårddagar minskade med 21% under en sexmånadersperiod. Personer med NYHA klass III hjärtsvikt klarat sig bättre än de med klass IV. Även om resultatet av forskning pekar i en positiv riktning, var resultaten inte statistiskt signifikant. Detta ledde till att FDA: s blodomlopp Devices Panel för att rösta mars 2007 mot godkännande av anordningen till salu. Tillverkaren hoppas att förbättra resultat och släpp bildskärmen i framtiden.
Hjärttransplantation
När anses riskabelt och experimentellt, är hjärttransplantation nu som behandling av valet för många människor med svår hjärtsvikt. Mottagaren av den första mänskliga hjärttransplantation utförs i 1967, överlevde endast 18 dagar. Sedan dess har framsteg inom läkemedel, kirurgisk teknik och urval av givare lett till anmärkningsvärda framsteg på området. Från början av 1980-talet har den ettåriga överlevnaden efter en hjärttransplantation stigit från under 70% till cirka 85% från och med 2006. Och cirka 70% av hjärttransplanterade patienter överlever fem år.
Det största genombrottet i transplantation framgång kom 1983 med införandet av ciklosporin. Denna kraftfulla mediciner dämpar immunförsvaret och därmed förhindra avstötning, en av de primära komplikationer efter en organtransplantation. Liknande läkemedel är numera standard i efter transplantation vård. Dessutom har läkare lärt sig att bättre identifiera och behandla andra större risker efter transplantation, inklusive infektioner som beror på att dämpa immunförsvaret och kärlsjukdom som ibland utvecklas i artärerna som matar givaren hjärtat.
En annan ny teknik har potential att ytterligare förbättra transplantation framgångsrika. Ett pilotprogram pågår vid fem ledande transplantationscentra utvärderar ett system som håller hjärtat i en fungerande stat som det transporteras från givare till mottagare. Eftersom hjärtat håller slå förblir tillgången på blod och syre till organ konstant. Detta kan potentiellt begränsa vävnadsskada under den tid som hjärtat är ur kroppen och slutligen minska risken för avstötning när det väl är reimplanted. Mer än 2000 hjärttransplantationer utförs årligen i Europa. Men det finns långt färre donor hjärtan än det finns behöriga sökande. Minst dubbelt så många människor skulle kunna dra nytta av den proceduren om fler organ fanns tillgängliga.